糖尿病の治療
糖尿病とは
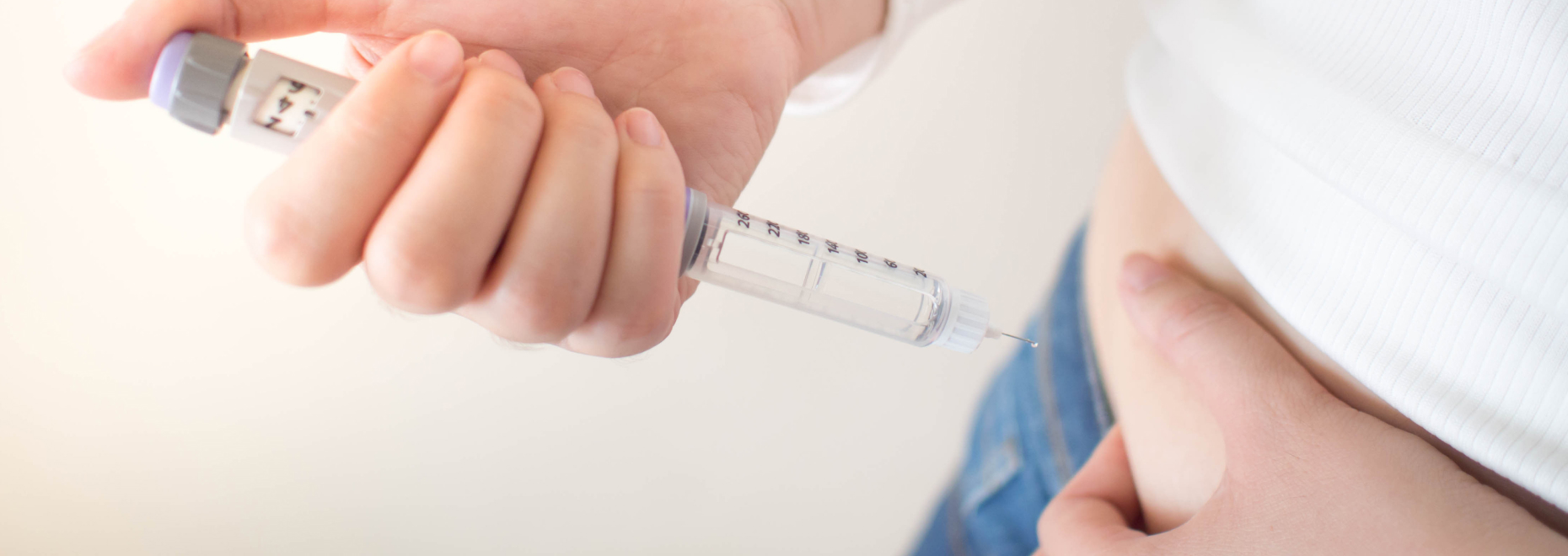
糖尿病は、インスリンというホルモンが十分に働かないために、血液中のブドウ糖(血糖)が増えてしまう病気です。これは、血糖値が高い状態が続くことによって引き起こされます。
インスリンは膵臓から分泌され、血糖値を一定の範囲に保つ役割を担っています。ご飯やパン、果物などの炭水化物を食べると、それらは消化・吸収されてブドウ糖となり、血液中に入ります。通常、血糖値が高くなるとインスリンが分泌され、血糖をエネルギーに変換し、血糖値を正常範囲(約70〜120mg/dl)にコントロールします。
しかし、肥満や食べすぎ、運動不足などが原因でインスリンの分泌や働きが不十分になると、糖尿病が発症します。